В отделении артрогрипоза проводится лечение пациентов с вялыми параличами верхних конечностей различного генеза: вследствие интранатальной травмы плечевого сплетения, повреждения периферических нервов, опухолей и травм спинного мозга, нейроинфекций, с использованием современных методов консервативного и хирургического лечения, позволяющее в короткие сроки восстановить утраченную функцию и улучшить возможность самообслуживания пациента. Разработаны методы, защищённые патентами РФ и не имеющие аналогов в мире.
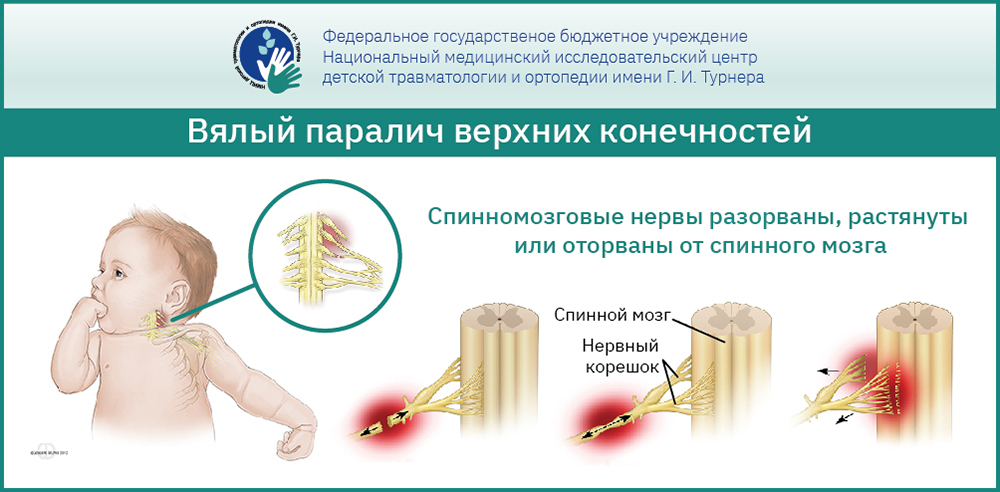
Вялый или периферический паралич — это состояние, которое возникает при повреждении периферического нейрона на любом участке: передние рога спинного мозга, корешки, сплетение, периферический нерв, что приводит к нарушению двигательной активности человека.
Клинические признаки:
- Мышечная гипотония или атония (отсутствие или снижение мышечной силы).
- Арефлексия (отсутствие рефлексов) или гипорефлексия (снижение рефлексов).
- Мышечная гипотония или атония.
- Нарушение электровозбудимости мышц.
- Атрофия мышц или гипотрофия.
Причины возникновения
Вялые парезы и параличи верхних конечностей представляют собой гетерогенную группу заболеваний, имеющих различную этиологию и патогенез. Возникновение их может быть вызвано поражением спинного мозга, плечевого сплетения, периферической нервной системы до уровня плечевого сплетения, а также изолированным повреждением периферического нерва.
По срокам возникновения вялые парезы и параличи можно разделить на три группы: антенатальные, интранатальные и постнатальные.
Основной причиной данной патологии у детей раннего возраста является интранатальная травма плечевого сплетения. Наличие врождённых контрактур верхних конечностей в сочетании с вялыми параличами характерно для ряда генетически детерминированных заболеваний нижнего мотонейрона и врождённых миопатий, внутриутробных повреждений плечевого сплетения и периферических нервов. Вторичное постнатальное поражение периферических нервов верхних конечностей является осложнением как механических повреждений, так и инфекционных заболеваний неонатального периода.
К антенатальным повреждениям, как правило, относятся эмбриофетопатии с поражением структур спинного мозга, плечевого сплетения и ствола нерва, а также суставов и мышц верхней конечности (амиоплазия, синдром врождённой ветряной оспы, антенатальное повреждение плечевого сплетения и периферических нервов и др.).
Антенатальное поражение плечевого сплетения клинически проявляется картиной вялого паралича или пареза в сочетании с врождённым недоразвитием верхней конечности, уменьшением её размеров, а также наличием контрактур суставов. У пациентов с данной патологией, в отличие от интранатального повреждения плечевого сплетения, в первые недели жизни по данным нейрофизиологического обследования диагностируются признаки денервации конечности. Кроме того, уже в ранние сроки после родов у этих детей выявляются признаки деминерализации костей поражённой конечности. Наличие амниотических перетяжек также может привести к внутриутробной компрессии плечевого сплетения и, вследствие этого, к формированию вялых парезов и параличей верхних конечностей.
Причиной возникновения вялых парезов и параличей верхней конечности в антенатальный период служат врождённые опухоли и опухолеподобные заболевания, вызывающие компрессию плечевого сплетения или периферических нервов: врождённый гемангиоматоз, рабдоидные опухоли, нейрофиброматоз, цервикальная миофиброма, экзостоз 1 ребра. К редким причинам компрессионно-ишемического влияния на нервы предплечья является врождённая ишемическая контрактура Фолькмана, обусловленная развитием компартмент-синдрома. Причину возникновения данного патологического состояния связывают с фетальной гипокинезией и патологией свертывающей системы крови плода, однако точный этиопатогенез заболевания неизвестен.
Интранатальные повреждения включают в себя травматическое, ишемическое или геморрагическое повреждение спинного мозга, нервных корешков, сплетений и периферических нервов в результате родовой травмы и гипоксии.
Интранатальная травма спинного мозга, как правило, обусловлена тракцией, гиперэкстензией и ротацией позвоночного ствола во время родов. Поражение нижнешейного и верхнегрудного отделов характерно для ягодичного предлежания, тогда как верхне- и среднешейный отделы поражаются при теменном предлежании плода. Острое повреждение спинного мозга обусловлено кровоизлияниями (преимущественно эпидуральными), интраспинальными повреждениями и отёком спинного мозга. Редко могут наблюдаться переломы или вывихи позвонков и повреждение твёрдой мозговой оболочки. Сочетание вялого тетрапареза с дыхательной недостаточностью и низким баллом по шкале Апгар позволяет заподозрить интранатальную спинальную травму, которая является диагнозом исключения.
Интранатальная травма плечевого сплетения является наиболее частой причиной вялых парезов и параличей верхних конечностей у новорождённых детей. Данный вид травмы может сочетаться с другими видами повреждений: перелом ключицы (10%), перелом плеча (10%), повреждением шейного отдела позвоночника (5%), травмой спинного мозга (<5%), парезами лицевого, подъязычного, возвратного гортанного нервов), которые и определяют особенности клинической картины заболевания (10%). Частота повреждения плечевого сплетения в родах составляет от 0,4 до 4 случаев на 1000 новорождённых. У 70-92% пациентов отмечаются лёгкие повреждения, которые спонтанно восстанавливаются в течение 1-2 лет жизни. Различают три основных клинических типа повреждения плечевого сплетения: верхний Эрба-Дюшенна, нижний Дежерин-Клюмпке и тотальный Керера. В таблице 1 представлены клинические проявления каждого из этих типов.
К другим более редким вариантам поражения плечевого сплетения относятся:
- Повреждение отдельных пучков или стволов плечевого сплетения, при котором у пациента отмечается слабость одной или нескольких групп мышц верхней конечности, вследствие повреждения небольших групп моторных волокон плечевого сплетения;
- Двухстороннее повреждение плечевого сплетения, имеющее, как правило, асимметричную клиническую картину.
В тех случаях, когда функция двуглавой мышцы плеча восстанавливается после достижения ребёнком возраста 3 месяцев, функция конечности редко восстанавливается полностью без потери силы мышц или движений в суставах. Степень восстановления акушерского пареза также коррелирует с топикой поражения: проксимальные парезы имеют лучший исход, чем тотальные или дистальные.
Таблица 1.
Клинические признаки интранатального повреждения плечевого сплетения
| Симптомы | Уровень повреждения плечевого сплетения | ||
| Верхний, иногда средний ствол плечевого сплетения, корешки С5-С7 (Парез/паралич Эрба-Дюшенна) | Нижний ствол плечевого сплетения, корешки С8-Th1 (Парез/паралич Дежерин-Клюмпке) | Корешки С5-Th1 (Тотальный парез/паралич Керера) | |
| Вялый парез/паралич мышц верхней конечности | Проксимальных отделов: дельтовидная, над-\подостная мышцы; сгибателей предплечья (двухглавая), супинаторов. С7 – разгибателей предплечья (трёхглавая), пальцев кисти | Дистальных отделов: межкостных и червеобразных мышц кисти, сгибателей пальцев | Мышц проксимального и дистального отделов |
| Положение верхней конечности | Приведение и внутренняя ротация плеча | Рука свисает вдоль туловища, кисть похожа на «когтистую лапу» | Рука свисает вдоль туловища |
| Активные движения | Отсутствуют или ограничены: отведение и наружная ротация плеча, супинация и сгибание предплечья, возможно разгибание предплечья, кисти и пальцев (С7). Сохранены в пальцах кисти |
Отсутствуют или ограничены: в кисти и пальцах Сохранены в плечевом и локтевом суставах |
Отсутствуют или ограничены во всех суставах верхней конечности |
| Пассивные движения | Свободны, безболезненны | ||
| Оценка мышечного тонуса | Атония или гипотония в проксимальных отделах | Атония или гипотония в дистальных отделах | Атония или гипотония всей конечности |
| Глубокие рефлексы | Отсутствуют или снижены с двухглавой и трёхглавой мышц | Отсутствует или снижен карпорадиальный рефлекс | Отсутствуют |
| Рефлексы новорождённых (врождённые) | Отсутствуют или снижены рефлекс Бабкина, Моро, хватательный | ||
| Чувствительность | Может быть снижена по наружной поверхности в проксимальных отделах | Может быть снижена по внутренней поверхности в дистальных отделах | Снижена во всех отделах |
| Сопутствующие симптомы | Установочная кривошея, синдром Горнера, парез диафрагмального нерва, трофические нарушения на стороне поражения | Синдром Горнера, трофические нарушения на стороне поражения | Синдром Горнера, трофические нарушения на стороне поражения |
Наиболее часто в постнатальном периоде наблюдаются изолированные парезы периферических нервов верхней конечности, преимущественно травматического генеза. Наиболее часто наблюдается изолированный парез лучевого нерва, обуславливающий одностороннее ограничение активных движений в руке. Изолированное повреждение локтевого нерва наблюдается чаще всего в результате локальной травмы, при этом отмечается снижение силы в приводящих и отводящих мышцах пальцев кисти, а в тяжёлых случаях к формированию деформации кисти по типу «когтистой лапы». Однако в большинстве случаев у детей неврологический дефицит разрешается в сроки от 10 дней до 3 месяцев на фоне консервативного лечения.
Лечение вялого паралича у детей и подростков
Травматические повреждения периферических нервов:
- Клинико-неврологическая оценка повреждения. Наблюдение невролога 1 раз в месяц и проведение медикаментозного неврологического лечения.
- Инструментальные методы исследования: ЭНМГ, УЗИ, МРТ, КТ, что позволяет уточнить степень поражения и его локализацию. Проведение ЭНМГ в динамике 1 раз в 3 месяца.
- Наблюдение ортопеда, реабилитолога и физиотерапевта 1 раз в 3 месяца.
- Назначение функциональных ортезов, препятствующих формированию контрактур, а также комплекса восстановительного лечения (массажа, лечебной физкультуры и физиотерапевтического лечения).
- Определение показаний к нейрохирургической операции.
- Определение показаний к ортопедической операции. При отсутствии эффекта от консервативного и нейрохирургического лечения, поздних сроках диагностики повреждения нерва (2 и более года после травмы), появлении мышечных атрофий и контрактур, выраженных функциональных нарушениях конечности, показано выполнение ортопедических операций.
- Санаторно-курортное лечение в санаториях неврологического и ортопедического профилей 1 раз в год.
Интранатальная травма плечевого сплетения
Частота полного восстановления функции верхней конечности у больных с интранатальной травмой плечевого сплетения относительно высока (до 90%), однако у ряда пациентов уже в возрасте 2-3 лет вследствие неврологического дефицита возникают нарушения мышечного баланса и функции мышц, что в дальнейшем приводит к деформации костей и суставов, а также к тяжёлым двигательным нарушениям. Наиболее часто наблюдаются анатомо-функциональные нарушения со стороны плечевого и локтевого суставов.
При несоблюдении мер, направленных на профилактику формирования контрактур суставов верхних конечностей, у детей с интранатальной травмой плечевого сплетения с возрастом возникают тяжёлые анатомические изменения головки плечевой кости и лопатки. Первые изменения со стороны плечевого сустава выявляются в возрасте 3-5 месяцев, выраженные — уже на 2-3 году жизни.
Профилактикой формирования вторичных деформаций верхних конечностей у больных с интранатальной травмой плечевого сплетения являются:
- Адекватное консервативное лечение, включающее тесное взаимодействие невролога, ортопеда и реабилитолога.
- Нейрохирургическое лечение (по показаниям).
- Ботулинотерапия — направлена на восстановление баланса мышц, устранение контрактур в суставах, формирование правильного стереотипа движений.
- Ортопедическое лечение, направленное на восстановление баланса мышц, устранение порочного положения конечности, восстановление функциональных возможностей пациента, а также профилактику формирования вторичных деформаций верхних конечностей.
Лечение в условиях родильного дома
- Осмотр невролога, ортопеда, наблюдение неонатолога (в случае родовой травмы шейного отдела позвоночника — риск развития дыхательных и вегетовисцеральных нарушений).
- Инструментальное обследование: транскраниально-чрезродничковая ультрасонография (для исключения травматических внутричерепных повреждений), ультрасонография черепа по показаниям, ультрасонография шейного отдела позвоночника и спинного мозга (при отсутствии клинических признаков родовой травмы шейного отдела).
- Иммобилизация верхней конечности в течение первых 5–7 дней после рождения (покой, уменьшение натяжения шейных корешков) — фиксация руки к передней брюшной стенке с помощью поддерживающей повязки (сетчато-трубчатого эластичного бинта). В случае сочетания пареза верхней конечности с шейным вертебральным синдромом: положение на боку с возвышенным головным концом; иммобилизация шейного отдела позвоночника — ватно-марлевая повязка или воротник Шанца (положение строго на боку, контроль ЧСС, риск апноэ и аспирации!).
- При изолированном парезе верхней конечности — выписка из родильного дома в стандартные сроки под наблюдение невролога и ортопеда по месту жительства, при сочетанном парезе — маршрутизация в зависимости от сопутствующей патологии. При грубом парезе/плегии, синдроме Горнера — перевод в детский стационар для дообследования и лечения, консультация нейрохирурга.
В поздний неонатальный период и первые месяцы жизни ребёнка (в условиях амбулаторно-поликлинического или стационарного звена):
- Наблюдение невролога ежемесячно.
- Наблюдение ортопеда ежемесячно в течение первых четырёх месяцев жизни (оценка динамики восстановления активной функции мышц верхней конечности, раннее выявление формирующихся контрактур, ортезирование ребёнка).
- Консультация нейрохирурга в неонатальном периоде при подозрении на авульсию (плегия в сочетании с синдромом Горнера).
- Лечебная физкультура с 7–10-го дня жизни (имеет приоритетное значение, основная цель — профилактика формирования контрактур). Массаж: с 2 недель — поглаживание; с 1 месяца — дифференцированный (для парализованных мышц — стимулирующий, для антагонистов — расслабляющий); точечный; с 1,5 месяца в комбинации с вибрацией. Физиотерапия: УВЧ, фотохромотерапия, магнитотерапия на боковую поверхность шеи и надключичную область с повреждённой стороны; с 1 месяца — парафиновые или озокеритовые аппликации на конечность, шерстяные укутывания, электрофорез с прозерином; электростимуляция мышц, КВЧ сегментарно.
- Инструментальное обследование: электромиография (ЭМГ), стимуляционная электронейромиография (ЭНМГ), по показаниям игольчатая ЭМГ для определения количества сохранных моторных единиц и стадии течения денервационно-реиннервационного процесса (по назначению невролога или нейрохирурга).
- При отсутствии функции активного сгибания предплечья к 3–4 месяцам жизни — нейрохирургическое лечение.
Лечение детей младшего возраста (от 1 до 3 лет):
- Наблюдение у невролога 1 раз в 3 месяца.
- Ботулинотерапия под контролем УЗИ при возникновении коконтракции мышц.
- Наблюдение у ортопеда 1 раз в 3 месяца (оценка динамики восстановления активной функции мышц верхней конечности, раннее выявление формирующихся контрактур, ортезирование ребёнка).
- Восстановительное лечение: ЛФК, массаж, ФТЛ.
- Инструментальное обследование: электромиография (ЭМГ), стимуляционная электронейромиография (ЭНМГ), игольчатая ЭМГ для определения количества сохранных моторных единиц и стадии течения денервационно-реиннервационного процесса (по назначению невролога или нейрохирурга) 1 раз в 3 месяца.
- МРТ, УЗИ плечевых суставов у пациентов с проксимальным и тотальным типами паралича для оценки соотношений в суставах, а также степени глено-хумеральной дисплазии 1 раз в 6 месяцев.
- Санаторно-курортное лечение в санаториях неврологического и ортопедического профилей 1 раз в год.
Лечение детей преддошкольного и школьного возраста:
- Наблюдение у невролога 1 раз в 6 месяцев.
- Ботулинотерапия под контролем УЗИ при возникновении коконтракции мышц.
- Наблюдение у ортопеда 1 раз в 6 месяцев (оценка динамики восстановления активной функции мышц верхней конечности, раннее выявление формирующихся контрактур, ортезирование ребёнка).
- Восстановительное лечение: ЛФК, массаж, ФТЛ.
- Инструментальное обследование: электромиография (ЭМГ), стимуляционная электронейромио-графия (ЭНМГ), по показаниям игольчатая ЭМГ для определения количества сохранных моторных единиц и стадии течения денервационно-реиннервационного процесса 1 раз в 6 месяцев.
- КТ плечевых суставов у пациентов с проксимальным и тотальным типами паралича для оценки соотношений в суставах, а также степени глено-хумеральной дисплазии.
- При неэффективности консервативного и (или) нейрохирургического лечения показано выполнение ортопедических операций с 2-3 лет.
- Санаторно-курортное лечение в санаториях неврологического и ортопедического профилей 1 раз в год.
Травма плечевого сплетения у детей иного генеза (автотравма, мотоциклетная травма и т. п.):
- Осмотр у ортопеда-травматолога, невролога, нейрохирурга в условиях травматологического стационара.
- Инструментальное обследование: КТ, МРТ (плечевых сплетений, головного мозга, ШОП), ЭМГ, ЭНМГ.
- Осмотр у невролога, нейрохирурга, ортопеда 1 раз в 3 месяца. Оценка динамики ЭНМГ, ЭМГ 1 раз в 3 месяца.
- Ортезирование пациента.
- Учитывая, что при данном виде травмы наибольшие повреждения – авульсия, необходимо в сроки до 3 месяцев после травмы рассмотреть вопрос о необходимости проведения нейрохирургического лечения.
- При отсутствии эффекта от проведённого нейрохирургического лечения или при невозможности его выполнения, в сроки от 6 месяцев до 1 года показано выполнение ортопедических операций.
- Санаторно-курортное лечение в санаториях неврологического и ортопедического профилей 1 раз в год.
Лечение вялых параличей верхних конечностей вследствие опухолей спинного мозга:
- При отсутствии рецидива опухоли в максимально ранние сроки после нейрохирургической операции показана консультация ортопеда-травматолога для решения вопроса о необходимости ортопедического лечения больного.
- Ортезирование для предотвращения формирования вторичных деформаций конечностей.
- ЭМГ, ЭНМГ обследование 1 раз в 3-6 месяцев.
Лечение вялых параличей верхних конечностей вследствие перенесённых нейроинфекций:
- Лечение в инфекционном стационаре в острый период заболевания, далее перевод в неврологический стационар или на амбулаторное лечение под наблюдение невролога.
- ЭМГ, ЭНМГ в динамике 1 раз в 3-6 месяцев.
- Осмотр у ортопеда-травматолога 1 раз в 3 месяца.
- Ортезирование пациента.
- Консервативное лечение (ЛФК, массаж, ФТЛ).
- При отсутствии положительной динамики в сроки до 6 месяцев консультация нейрохирурга для решения вопроса о проведении хирургического лечения (невротизация мышц).
- При отсутствии положительной динамики от проведённого лечения консультация ортопеда в сроки от 6 до 12 месяцев для решения вопроса о проведении хирургического лечения (сухожильно-мышечные пластики, аутотрансплантация мышц и т. п.).













